「我感覺自己好像被關進小黑屋裡,明明知道出口在哪,但是怎麼都出不去。有種絕望的感覺。」
8歲的男孩坐在精神科醫生對面,描述自己的感受,在門診里,很少有孩子能這麼清晰準確地描述自己的情況。
幾個月之前,他和媽媽都察覺出了一些問題。他無法完成作業,媽媽越催促,他越煩躁,咬自己的胳膊,全是牙印。每到快睡覺的時候,他都跟媽媽抱怨,睡不着,「覺得恐懼」、「煩」。
各種輔助檢查後,男孩被確診為抑鬱。媽媽問醫生,「是不是我做錯了什麼?」
「這樣能準確描述自己情況的孩子並不多」,醫生說,在臨床上,大部分孩子只能向家長和醫生描述身體的痛,冒冷汗、發抖、拉肚子、頭痛。一些孩子在來到精神科門診之前,可能已經在消化科、神經內科轉了一圈。
即便常被誤診,因為抑鬱症輾轉來到精神科門診的孩子還是越來越多了。精神科醫生們發現,過去在門診就醫的孩子們更多是孤獨症、抽動症這類發育障礙疾病。近年來,抑鬱焦慮的兒童青少年越來越多,年紀也越來越前移。
2019年刊發的一項關於中國中小學生抑鬱的薈萃研究顯示,2005年-2016年的相關研究報告中,兒童青少年的抑鬱症狀時點患病率(觀察時間一般不超過1個月的患病率)為4%到41%,兒童青少年抑鬱症狀匯總患病率為19.85%。在中國的臨床案例里,醫生甚至發現了3歲、4歲的抑鬱兒童。
這種前移,有部分原因來自診斷標準的變化——過去幾十年裡,關於抑鬱診斷的年齡標準不斷降低。
一項2021年發布的調查顯示,在來自北京、湖南、江蘇、遼寧和四川城市和農村校園中的7.3萬多名6-16歲的中小學學生中,1.4萬多人被確定為精神疾病高危個體。這些參與者中,一種或多種精神障礙的總體患病率為17.5%。注意缺陷和破壞性行為障礙的患病率為10.2%,焦慮障礙患病率為4.7%,抑鬱症患病率為3.0% 。
研究團隊提供了一個觀察:抑鬱症和焦慮症的患病率在女孩中較高,而行為障礙的患病率在男孩中較高。這與醫生們在臨床的觀察相符合。
除了反覆查不出原因的軀體化症狀外,許多家長帶着孩子走進醫院的直接原因是,孩子已經無法正常上學了。
但在這之前,這些孩子已經與痛苦周旋了很久。他們被裹挾在人際交往、學習焦慮、家庭照料、童年創傷事件中,但很長一段時間裡,都被當做成長過程的註腳。
他們是在替家庭生病嗎?
從孩子走進門診開始,醫生的觀察已經開始,他們需要在有限的門診時間中跟孩子建立連接。黎景(化名)副主任醫師告訴《知識分子》,他在兒童精神科從業十餘年,「無論孩子說什麼,只要能說就好,只要開始互動,基本能觀察到孩子的問題特徵集中在哪裡。」
「你爸爸媽媽平常嘮叨你嗎?」
「誰照顧你比較多?」
「他們吵架嗎?」
多項研究對於父母因素(如父母衝突、過度介入、父母關愛程度低)對青少年抑鬱症的影響提供了充分證據基礎。根據依戀理論,青少年與父母的關係質量高時,出現抑鬱症狀的可能性較小;更好的親子關係可能導致更高的社會支持感知和自尊。
在診室里的十幾分鐘裡,每個家庭中成員的關係被高度濃縮短暫釋放。一個父親陪着女兒來看病,她主要表現是強迫症,還伴隨抑鬱的症狀,問診即將結束的時候,父親問醫生,「是不是平時她媽媽管她太過嚴格?」
另一個表現為典型抑鬱的男孩,母親提到,當他拒絕學習的時候,父親沒有聽任何解釋,暴揍了他一頓。
很多時候,孩子們還被捲入了成年人的關係之中,甚至包括代際之間的衝突。「我的爸爸媽媽總吵架,」一個7歲男孩告訴醫生,「我爺爺和媽媽也總吵」。
一位媽媽曾向我描述她和丈夫帶着13歲孩子去看醫生的片段。醫生問夫妻倆,「你們覺得孩子在哪些情況下會情緒低落?」
母親說,「可能是我和爸爸一直給太多否定和批評,我們有的時候也沒控制好自己的情緒。孩子學習已經很難了,還要面對這些批評。」
丈夫顯然並不適應這種自我檢討,「那我也很難啊,生意越來越不好做,她怎麼就不能體貼體貼我呢?」
她拽了一下丈夫,「大人管大人的問題,你好意思讓孩子來擔(你的問題)。」
過去的許多報道中,展現過許多家庭衝突里艱難求存的孩子,有人提出一個觀點,「孩子是替家庭生病」。
「但這個觀點還是有些片面」,黎景希望對這一觀點進行適當修正和補充,「如果一直強調,孩子的問題是父母的問題,那麼父母的問題是誰的問題,這樣往上追溯十八代沒有意義。我們可以理解為是整個家庭系統(祖輩、父母輩、子女)出現了不平衡,而我們需要找到新的平衡點,這樣的話每個成員的壓力都會更小一些」。
「不然只會出現甩鍋的情況,爸爸指責媽媽太過寵溺孩子,媽媽說,你平時不管孩子,這樣不利於問題的解決」。
在給出診斷結果的同時,醫生們還會適當幫助調整家庭的溝通方式,當然,這需要家長的配合。
最常見的囑咐是,「不要再打孩子了,打得越狠,藥吃得越多。」
一個父親在門診喋喋不休講述孩子的問題,一再表達自己對孩子前途的擔憂,「明年就中考了,我是不是說過很多次,這個對你來說,對我們來說,都非常重要。」
醫生打斷了他,「你說得太多了。讓孩子自己說。」
一個十幾歲的女孩被媽媽帶來複查,她已經休學了一段時間,整天躺在床上,除了打遊戲,對其他事情沒有任何興趣。上一次,醫生除了開藥之外,告訴母親,「多陪伴,找一些非學習的事情讓她做。」
這次再來門診,媽媽的不滿穿插在問診過程,「一天到晚關着門拿着手機。我看她都沒問題了,天天都挺開心的,吃飯睡覺都沒問題,叫她運動也不去。」
醫生說,「你如果不想讓她玩手機,先把自己的手機收起來,可以做到嗎?嘗試跟她一起玩遊戲,不然你們兩個聊天都不知道聊什麼,先試着走進孩子心裡。」
黎景也會遇到很多因為孩子生病而負疚的家長,「媽媽會更多一些。因為很多家庭中,媽媽照管孩子比較多,所以當孩子出現問題的時候,媽媽又自責又愧疚。」
一位媽媽問醫生,「是不是我做錯了哪些事情」,快要哭出聲。
「不是你的錯,」黎景告訴她。這位母親似乎鬆了一口氣。
「這種情況下,母親是需要支持的,可能在原本的家庭系統里,母親就沒有得到應有的支持。在問診中,哪怕是這麼短短一刻,跟母親稍微共情,她的情緒都會得到釋放。這也能更輕鬆推動相關治療,更好幫助孩子和家庭。」
孩子們為什麼會得抑鬱症?
從確診那一刻,家長們試圖向醫生討要答案,這樣小的孩子為什麼會得抑鬱症?但這個問題太過複雜,直到現在,大多數精神障礙的確切原因都不夠清楚,醫生們只能提供與之相關的因素。
「可以分為內因和外因。」黎景說,「一個孩子出現問題,一定不是某個單一因素作用,而是諸多因素作用。」
「比如說,早期成長中的一些經歷,父母的衝突,代際之間的衝突;或者父親在教育中的缺失;還有一些在不同年齡段動態出現的問題,都可能導致發病。」
「在小學高年級和初中階段,人際關係的衝突比較突出。這個階段孩子們開始三五成群,一些孩子可能會被邊緣化,融入不了其中,人際衝突的壓力陡增。」
一個女孩坐在醫生對面,講述自己「想變得更漂亮一些」,想拍很好看的照片放在社交平台,「這樣就會有人給我點讚」。
醫生告訴我,這是孩子渴望「被看見」。
不只一個孩子為成績苦惱。一個女孩告訴醫生,她這次「考得不好」,只考了第七名。在她看來,考得好意味着「很多人喜歡」 —— 在當下成績為單一評價標準的系統里,對許多孩子來說,成績好是一種社交名片,也是一種身份。成績一旦下滑或失守,他們似乎也失去了身份的錨點,惶惶不安。
這一階段的孩子大多10~15歲,由於生物、心理和社會因素交互作用,他們正在逐步建立自我的認知,「我是誰」「我是什麼樣的人」,而這一過程並非一條坦途,充斥着懷疑、混亂和衝動,和外部的世界發生尖銳的碰撞。這期間,也是校園暴力和霸凌的高發階段。(見舊文:陷入心理危機的農村青少年群體:隱秘而龐大|精神?精神!)
而長期生活在壓力下的孩子,他們的大腦功能也出現了變化。
從神經科學的角度,相比成年人,青少年的大腦更容易受到壓力的影響。受長期壓力影響的三個重要腦區分別是海馬、前額葉皮層和杏仁核,它們分別是記憶、執行功能和管理情緒的中樞,在青春期階段,這些區域還未發育完全。
當一個人遭遇壓力源時,會激活兩種激素系統。第一種激素系統由交感神經系統的快速活動介導,這種即時反應介導了對壓力的短暫「戰鬥或逃跑」反應。第二種激素系統則是一種較慢、更持久的激素反應。由下丘腦-垂體-腎上腺 (HPA) 軸介導,在這一反應鏈路中,產生了一個關鍵物質——糖皮質激素。它負責許多適應性生理和行為對壓力源的反應,例如調動能量儲備、增強免疫反應以及提高學習和記憶能力。但是,長期或更長時間地接觸這些激素會導致許多適應不良的結果,包括代謝紊亂以及免疫和認知功能受損。
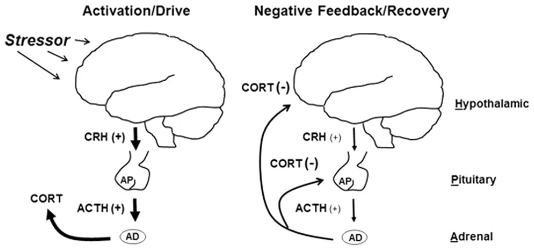
而對於青少年來說,他們的大腦對於糖皮質激素的反應性比成人大腦更強,時間也更持久。
諸多研究也報告了壓力之下,青少年大腦功能的變化。比如長期處於慢性壓力,青少年的前額葉皮層和海馬的神經元結構發生改變,情緒功能、認知功能和記憶力都有所損傷。年齡越小,經歷高水平的壓力和疲勞,也會越來越容易感到持續焦慮,大腦反覆受到抑鬱情緒影響。
值得注意的是,壓力對於成年人大腦的影響是可逆的,動物從壓力源中恢復至少10天,參數會恢復到壓力前水平。但是一些研究發現,即使青少年從慢性壓力中恢復一個月後,一些結構和功能的變化依然存在。這意味着,即便同樣可逆,與成人相比,壓力對青少年大腦的影響也將持續更長的時間。
需要注意的是,青少年之所以會成為抑鬱症易感人群,與其生長發育中的可塑性有關。但也正是因此,「治療的價值和意義其實更大,越早介入有效性越好,」黎景告訴《知識分子》。
過去三四十多年,關於抑鬱診斷的年齡標準不斷降低。抑鬱症最早被當做成年人的問題,一些精神分析學認為兒童並不具備出現抑鬱的心理能力。
上個世紀80年代之前,人們還在討論青少年到底是否會出現重度抑鬱症。90年代,研究者們逐漸意識到,抑鬱症狀可能出現在8-10歲的兒童身上,「一些慢性心理疾病自我們幼年時開始萌發,在兒童時代產生影響,這種影響往往相當顯著,並塑造着我們成年後的模樣,」美國國家精神衛生研究院情緒與焦慮障礙症項目情緒與發展辦公室的主任丹尼爾·派因(Daniel Pine)這樣總結。
2000年以後,更多的討論在於學齡前的孩子是否會得抑鬱症。一些兒童精神病學家發現,抑鬱症最早可在兩到三歲的幼兒身上顯現——這一點,中國媒體報道了一些個案,2013年出現了3歲的抑鬱症患者。
診室之外,如何拯救這些孩子?
不但青春期的大腦應對壓力的工具很少,青春期的孩子應對壓力的手段也越來越貧乏。
很多家長向黎景抱怨,孩子們刷手機毫無節制。在黎景看來,(過度)使用電子產品可能是孩子對抗現在情況的一種手段,因為他們能對抗壓力的工具已經不多。
「我們應該問家長的是,孩子不玩電子產品,他還可以幹嘛?一個8歲的孩子寫完作業,有三個小時自己安排,他想去找爸爸媽媽,他們似乎都有各自的事情,他也沒有其他可以替代的有趣的事情,只能回歸電子產品。」
「當然,在普及化很高的情況下,接觸電子產品是必然的過程,家長們需要掌握的是如何教會孩子有限地使用。」
《三聯生活周刊》曾引用過美國國家兒童醫療中心成員、臨床神經心理學家威廉·斯蒂克斯魯德(William Stixrud)的一個猜測:新時代的生活削弱了孩子原本具備的壓力應對機制。斯蒂克斯魯德還進一步指出,製造這種慢性壓力的並不是多麼重大的危機,而是持續的失控感。
「今天的孩子們對自己的生活全方位地感到無力。研究顯示, 就算孩子在一個領域中沒有控制感,只要他們在另一個領域中能實打實地有控制感,他們就能更好地應對挑戰。但我們常常看到這樣的問題——孩子在任何地方都缺少控制感:在學校,他們被管得很嚴;而在家裡,也是如此。隨着社交媒體的崛起,孩子在社交上的控制感也愈發缺失。」
類似的觀察,醫生和心理諮詢師都向《知識分子》提到過,比如孩子們那些密密麻麻,被切割得以分鐘計的日程表;還有稍早前,「為了孩子安全考慮要不要取消課間十分鐘」的討論。
黎景說,很多家長眼中,孩子是他們的延伸,但這忽略了他們和孩子的界限。「有些事情本身是孩子自己的事情,家長的越界會孵化副產品。你越界替孩子把他的事情都做了,他就可能變得無能,一旦出現任何問題和壓力,孩子的第一反應是,回家找家長。家長替孩子完成了所謂的成長,卻也剝奪了孩子的成長權利。」
門診中,黎景嘗試勸家長「放手」。一位母親憤怒又疑惑地問,「你說不要催促他,不要逼迫他,難道我對他的一切行為都放任不管嗎?」
「不是0也不是1,而是找到一個合適的點。這個過程其實並不容易,需要家長和孩子找到彼此能接受的節奏和界限。孩子和家長的互動如果出現問題,就需要新的策略。很多家長的誤區在於,一直保持同一種教養方式,用對待6歲的孩子去對待12歲的孩子。但你要知道,孩子已經長大,父母需要不斷調整自己的策略,調整跟孩子的互動。」
對於這些處於焦慮和抑鬱中的孩子來說,失去學習動力,無法學習是最常見的表現。他們的表現,從一定程度上,便是源於他們無法忍受舊有的評價系統帶來的壓力,無法接受自己可能不達標的評價結果。
但是,在提供多種治療手段之後,醫生們面臨的最直接的問題是,如何讓一個無法學習的孩子逐步回到學校,回到之前的軌道?
需要配合的不只是父母,還有學校。黎景說,他曾去一些學校做過講座,嘗試做醫教結合的推動,希望討論如何通過醫療機構、父母、學校三位一體的架構兜住這些下落的孩子。
但現實中確實存在難度,這更多仰賴學校和教師個人的認知。「一些老師向我表示,他們也在推動類似的事情,比如給這些康復中的孩子提供一些過渡的培養策略。從0到1比較難,但只要有了對第一個孩子的策略,後來者就會跟着受益。」
黎景表示,現實中一些學校已經建立了相關機制,以幫助孩子逐步恢復,比如先保持上學的節奏,不着急交作業,老師會安排兩三個學生下課多陪伴。
但更多時候,對於一個醫生來說,他更多是在診室中和這些來自全國各地的孩子產生交集。孩子們總會走出這間診室,去面對更龐雜的系統問題 —— 而這些,不只是這間診室能解決的。
文章來源微信公眾號:知識分子
本文由看新聞網轉載發布,僅代表原作者或原平台觀點,不代表本網站立場。 看新聞網僅提供信息發布平台,文章或有適當刪改。